骨粗鬆症は、骨量が減少することで骨折が起こりやすくなる疾患である。
原因は、加齢などにより骨吸収と骨形成のバランスが崩れ、骨形成と比べて骨吸収が上回ることによる。
症状が進行すると、脊椎が圧迫骨折を起こしたり、転倒により簡単に大腿骨近位部を骨折することがある。骨折部位によるが、寝たきりの原因となるため注意が必要である。
日本での骨粗しょう症の患者数は推計約1300万人といわれている。
主な骨粗鬆症の治療薬
活性化ビタミンD製剤
エディロール®など
<骨吸収抑制>
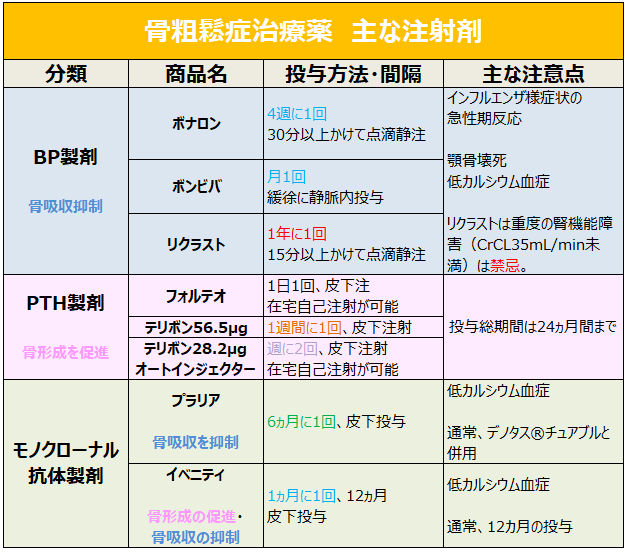
ビスホスホネート(BP)製剤
ボナロン、リカルボン、ボンビバなど
選択的エストロゲン受容体モジュレーター(SERM)
エビスタ®、ビビアント®
ヒト型抗RANKLモノクローナル抗体製剤
プラリア®
<骨形成促進>
副甲状腺ホルモン(PTH)製剤
フォルテオ®、テリボン®
<骨形成促進と骨吸収抑制を併せ持つ>
ヒト化抗スクレロスチンモノクローナル抗体製剤
イベニティ®
上記のうち、
BP製剤には内服と注射製剤があり、
プラリア®、PTH製剤、イベニティ®は注射製剤のみである。
ビスホスホネート(BP)製剤
<作用機序>
破骨細胞に取り込まれ、破骨細胞の機能を抑制し、骨吸収を抑制する。
<注射剤のあるBP製剤の種類>
●アレンドロン酸ナトリウム水和物(ボナロン®点滴静注)
4週に1回900μg、30分以上かけて点滴静脈内投与
●イバンドロン酸ナトリウム水和物(ボンビバ®静注)
月1回1mg、緩徐に静脈内投与
●ゾレドロン酸水和物(リクラスト®点滴静注)
1年に1回5mg、15分以上かけて点滴静注
点滴時間が短いと急性腎障害の発現リスクが高くなる。
<BP製剤の注射剤のメリット>
BP製剤の経口薬は、「毎日、1週間に1回、4週間に1回、1カ月に1回服用」など製剤によって服用回数が異なること、「服用後少なくとも30分(ボンビバ®錠は60分)は横にならず、飲食(水を除く)及び他の薬剤の経口摂取を避けること」のように注意点が多く、高齢者の場合、服用が困難なケースがあるという。
BP製剤の注射剤はこのような煩わしさがないというメリットがある。
<BP製剤の注射剤のデメリット>
注射投与であるため痛みを伴うことがある。
BP製剤の注射剤だけのことではないが、注射剤はお薬手帳にその内容が記載がされないケースもあるため、他科から同様の薬が処方されることがあり重複投与の可能性がある。十分な聞き取りが必要である。
また、インフルエンザ様症状の急性期反応を起こすことがある。この急性期反応は経口薬でも起こりうるが、注射薬の方が起こりやすい。
インフルエンザ様症状の急性期反応
発熱、倦怠感、筋・関節痛など。
〇ボナロン®点滴静注
発熱、関節痛…1%未満
〇ボンビバ®静注
インフルエンザ様症状…1~5%未満。主に初回投与時に、投与3日以内に発現し7日以内に回復する。
〇リクラスト®点滴静注
発熱…39.3%!!
インフルエンザ様疾患…5%以上。本剤投与後3日以内に発現し、通常は数日以内に回復する。
参考:各添付文書
<注意点>
●顎骨壊死
抜歯などの侵襲的な歯科処置との関連が指摘されているため、必要があれば事前に歯科治療を済ませておくとよい。
●低カルシウム血症
骨から血液中へのカルシウムの輸送が抑えられ、血液中のカルシウムは骨芽細胞により骨の形成に使われ、血液中のカルシウム濃度が低下することがある。
低カルシウム血症がある場合には、低カルシウム血症を治療すること
<重篤な腎機能障害時の投与>
●ボナロン®点滴静注…臨床試験は実施していない。
●ボンビバ®静注…排泄が遅延するおそれがある。
●リクラスト®点滴静注…重度の腎機能障害(クレアチニンクリアランス35mL/min未満)は禁忌。急性腎障害を起こすことがあるため。
ヒト型抗RANKLモノクローナル抗体製剤
<作用機序>
RANKL(receptor activator for nuclear factor-κB ligand)は、骨吸収を司る破骨細胞及びその前駆細胞の表面に発現する受容体である RANKを介して、破骨細胞の形成、機能及び生存を調節する骨吸収に必須のメディエーターである。
ヒト型抗RANKLモノクローナル抗体製剤は、RANKLを特異的に阻害し、破骨細胞の形成を抑制することにより骨吸収を抑制する。
<製剤の種類>
●デノスマブ(遺伝子組換え)(プラリア®皮下注60mgシリンジ)
適応
①骨粗鬆症
60mgを6ヵ月に1回、皮下投与(通院が必要)。
②関節リウマチに伴う骨びらんの進行抑制
メトトレキサート等の抗炎症作用を有する抗リウマチ薬と併用すること。
60mgを6ヵ月に1回、皮下投与。なお、6ヵ月に1回の投与においても、骨びらんの進行が認められる場合には、3ヵ月に1回、皮下投与することができる。
<特徴>
本剤投与により低カルシウム血症があらわれることがあるため、血清補正カルシウム値が高値でない限り、毎日カルシウム及びビタミンDの経口補充(→通常、デノタス®チュアブル配合錠と併用)のもとに本剤を投与すること。
デノタス®チュアブル配合錠
成分:沈降炭酸カルシウム/コレカルシフェロール(天然型ビタミンD)/炭酸マグネシウム配合錠
適応:RANKL阻害剤(デノスマブ(遺伝子組換え)等)投与に伴う低カルシウム血症の治療及び予防
<注意点>
低カルシウム血症のある患者は、本剤投与前に低カルシウム血症を治療すること。
甲状腺ホルモン(PTH)製剤
<作用機序>
ヒト副甲状腺ホルモン(PTH)は、副甲状腺から分泌される84個のアミノ酸からなるペプチドであり、血清カルシウム濃度の調節に重要な役割を果たしている。
PTH製剤は、前駆細胞から骨芽細胞への分化を促進し、結果、骨形成を促進する。
<PTH製剤の種類>
テリパラチド(遺伝子組換え)(フォルテオ®)と、テリパラチド酢酸塩(化学合成法により製造)(テリボン®)がある。
●テリパラチド(遺伝子組換え)(フォルテオ®皮下注キット600μg)
1日1回20μgを皮下注(在宅自己注射が可能)。
●テリパラチド酢酸塩
〇テリボン®皮下注用56.5μg
56.5μgを1週間に1回皮下注射(通院が必要)。
〇テリボン®皮下注28.2μgオートインジェクター
28.2μgを1日1回、週に2回皮下注射(在宅自己注射が可能)。
投与間隔は原則3~4日間隔とすること。
通院が困難な一部の患者に、在宅自己投与が可能なオートインジェクター製剤が開発された。
在宅自己投与を前提としていることから、より安全性に配慮し、1 回投与量をテリボン®皮下注用56.5µgの半量とする週2回分割投与が用法・用量として設定された。
<特徴>
強力な骨強度増加作用と高い骨折予防効果があり、ただの骨粗鬆症ではなく、「骨折の危険性の高い骨粗鬆症」に適応がある。
どのPTH製剤も、投与は24ヵ月間まで(最長2年間!!)。投与をやむを得ず一時中断したのちに再投与する場合であっても、投与日数の合計が24ヵ月を超えないこと。
また、24ヵ月の投与終了後、再度24ヵ月の投与を繰り返さないこと。
再投与の設定がされているのは、PTH製剤のみである。
<共通の注意点>
本剤投与直後から数時間後にかけて、ショック、一過性の急激な血圧低下に伴う意識消失、痙攣、転倒があらわれることがある。投与開始後数ヵ月以上を経て初めて発現することもあるため、以下の点に留意するよう患者に指導すること。
「投与後に血圧低下、めまい、立ちくらみ、動悸、気分不良、悪心、顔面蒼白、冷汗等が生じた場合には、症状がおさまるまで座るか横になるように患者に指導すること。」
ヒト化抗スクレロスチンモノクローナル抗体製剤
<作用機序>
骨形成の抑制・骨吸収の刺激に関わるスクレロスチンに結合し、阻害することで、骨形成の促進・骨吸収の抑制作用を発揮する。
<製剤の種類>
●ロモソズマブ(遺伝子組換え)(イベニティ®皮下注105mgシリンジ)
210mg(1回につきシリンジ2本を使用)を1ヵ月に1回、12ヵ月皮下投与する(通院が必要)。
本剤投与終了後に、原則として適切な骨粗鬆症薬による治療を継続すること。
*ただし、イベニティに再投与の制限は設けられていない。
<特徴>
2019年3月に発売された、新規作用機序の骨粗鬆治療薬。
最大の特徴は、「骨形成促進作用」と「骨吸収抑制作用」の両方を有する唯一の骨粗鬆症治療薬であること。
骨折の危険性の高い骨粗鬆症に適応がある。
適応が「骨折の危険性の高い骨粗鬆症」なのは、PTH製剤とイベニティ®皮下注のみ(2020年10月時点)。
<注意点>
本剤投与後に血清カルシウム値が低下する可能性があるので、低カルシウム血症の徴候や症状がないか観察し、血清カルシウム値に注意すること。なお、臨床試験では、本剤投与後2週間から1ヵ月の時点で血清カルシウム値の低下が認められている。
<警告>
海外で実施されたアレンドロン酸ナトリウムを対照とした比較試験において、心血管系事象(虚血性心疾患又は脳血管障害)の発現割合がアレンドロン酸ナトリウム群に比較して本剤群で高い傾向が認められている。また、市販後において、本剤との関連性は明確ではないが、重篤な心血管系事象を発現し死亡に至った症例も報告されている。
本剤の投与にあたっては、骨折抑制のベネフィットと心血管系事象の発現リスクを十分に理解した上で、適用患者を選択すること。
参考:各薬剤の添付文書、IF
●Xをやっています!【くすりカンパニー】。
「お仕事の依頼」・「当サイトに記事を載せたい方」・「当サイトの記事を使いたい方」・「当サイトをご支援していただける方」を募集中!DMにてご連絡ください。




